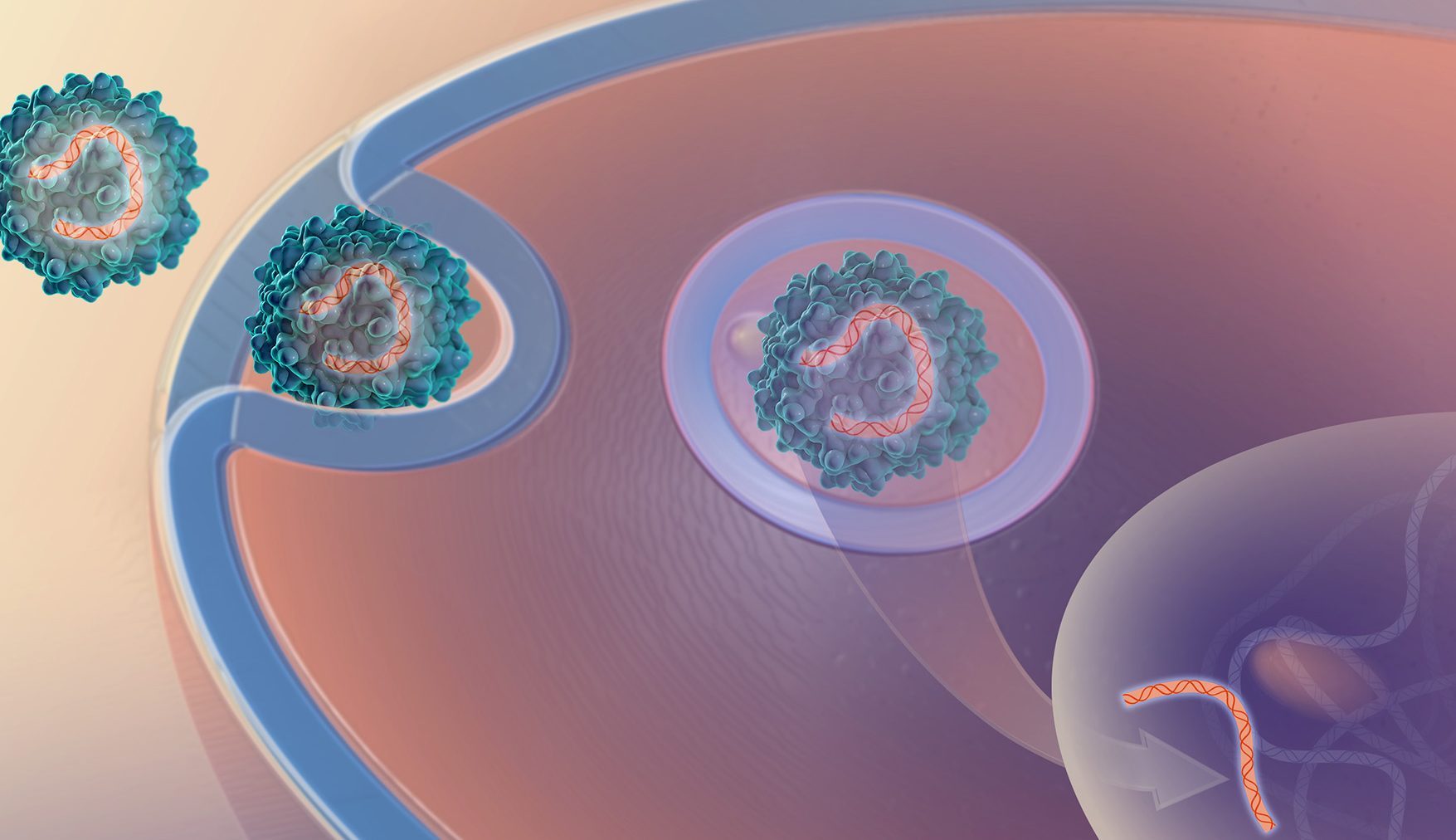
La terapia genética combinada con trasplantes de piel obtenidos de células modificadas del paciente puede ser segura y efectiva para el tratamiento de enfermedades en humanos. Así concluye un reciente estudio de la Universidad de Stanford en el que se ha utilizado esta aproximación para tratar la epidermólisis bullosa, con resultados muy prometedores.
La epidermólisis bullosa engloba una serie de trastornos hereditarios de la piel, caracterizados por la frecuente formación de ampollas debido a la fragilidad estructural de la piel. Además, como consecuencia de la constante inflamación de la piel producida por el proceso de reparación de la piel, los pacientes con epidermólisis bullosa presentan un mayor riesgo a desarrollar un cáncer de la piel muy agresivo, el carcinoma de células escamosas. En la actualidad, no existe cura para la enfermedad y los tratamientos que se utilizan son paliativos o preventivos de la formación de ampollas.
La epidermólisis bullosa distrófica con herencia recesiva, uno de los tipos de la enfermedad, está producido por la presencia de mutaciones en gen COL7A1, que codifica para el colágeno de tipo 7. Esta proteína es necesaria para el anclaje de las capas superiores e inferiores de la piel, por lo que su ausencia lleva a que ambas capas se deslicen entre ellas con facilidad, lo que da lugar a ampollas y heridas dolorosas.
En el trabajo, publicado en el Journal of the American Medical Association, se presentan los resultados de un ensayo clínico en fase I en el que se ha evaluado la tolerancia de la terapia génica con injertos de piel en cuatro pacientes con epidermólisis bullosa distrófica de herencia recesiva.
A partir de muestras de piel sana de los pacientes, todos ellos portadores de mutaciones en el gen COL7A1, los investigadores obtuvieron células de la piel que cultivaron en laboratorio y en las que introdujeron, mediante virus, copias normales del gen. A continuación, utilizaron las células, ya productoras de colágeno tipo 7, para generar piezas de tejido con las que realizar el injerto de piel.
Los investigadores utilizaron tejido derivado de células de los pacientes en las que se había introducido copias normales del gen COL7A1..
En total, el equipo realizó seis injertos en cada uno de los cuatro pacientes participantes, en regiones de la piel afectadas por la enfermedad pero sin muestras de carcinoma de células escamosas. Los investigadores hicieron el seguimiento de los injertos en intervalos de uno, tres y 6 meses a lo largo de un año, en los que evaluaron la estabilidad del tejido injertado, la ausencia de rechazo por parte del paciente, el mantenimiento de la expresión de COL71A y la recuperación de las lesiones.
Los resultados obtenidos en el ensayo muestran que todos los implantes de piel fueron bien tolerados por los pacientes, sin efectos adversos importantes. No se detectó la presencia del virus utilizado para tratar las células en sangre, ni se desarrolló carcinoma en los tejidos injertados. Además, el equipo pudo detectar la presencia de colágeno tipo 7 en su correcta localización en la membrana basal entre la dermis y epidermis, en 9 de 10 biopsias tomadas a los tres meses, 8 de las 12 biopsias tomadas a los seis meses y 5 de las 12 muestras tomadas a los 12 meses.
Respecto a la recuperación de las heridas, los resultados también fueron variables, aunque prometedores. A los tres meses, 21 de los 24 injertos estaban intactos y las heridas con injertos mostraban más de un 75% o más de recuperación. A los doce meses, únicamente 12 de los 24 injertos permanecían intactos. Sin embargo, los investigadores señalan que cualquier tipo de mejora representa un paso hacia adelante en el tratamiento de la devastadora y dolorosa enfermedad. “Incluso una pequeña mejora en la recuperación de las heridas es un gran beneficio para la salud general de estos pacientes,” indica Jean Tang, profesora de dermatología en la Universidad de Stanford y co-directora del trabajo. “Por ejemplo, podría reducir la probabilidad de desarrollar carcinoma de células escamosas que a menudo mata a estos pacientes al inicio de la edad adulta.”
Los resultados del trabajo indican que los injertos autólogos con piel obtenida de células de los pacientes corregidas genéticamente tienen un gran potencial para la corrección de piel afectada por epidermólisis bullosa recesiva hereditaria.
“Este ensayo representa la culminación de dos décadas de investigación clínica y básica en Stanford,” manifiesta Tang. “Hemos estado trabajando durante largo tiempo para conseguir hacer llegar a los pacientes esta terapia potencial. Tuvimos que descubrir los genes y proteínas implicados y las mutaciones responsables. Entonces tuvimos que aprender a suministrar el gen corregido y hacer crecer a las células en láminas adecuadas para realizar los injertos.”
Entre sus planes de futuro, los investigadores planean llevar a cabo un mayor seguimiento de los pacientes. Además, señalan la necesidad de llevar a cabo nuevos ensayos con un mayor número de pacientes para entender mejor la eficacia a largo plazo de los injertos de piel autólogos combinados con terapia génica. De momento, a la luz de los resultados obtenidos, el equipo ha obtenido el permiso de la Administración de Medicamentos y Alimentos de EE.UU. para iniciar un ensayo en fase 2A en el que utilizará esta aproximación terapéutica en pacientes de edad superior a los 13 años. En la actualidad, el ensayo (cuya información está disponible en NCT01263379) se encuentra en fase de reclutamiento.
“Nuestro ensayo en fase 1 muestra que el tratamiento parece seguro, y fuimos afortunados de ver algunos resultados clínicos buenos,” concluye Tang. “En algunos casos, heridas que no habían sanado en cinco años fueron curadas exitosamente con la terapia génica. Esto es una enorme mejora en la calidad de vida de estas personas.”
Artículos relacionados: enfermedades raras,enfermedades poco frecuentes,investigación,tratamiento,salud
Fuente: http://revistageneticamedica.com/2016/12/01/tratamiento-epidermolisis-bullosa/