Sinónimos: –
Prevalencia: –
Herencia: Autosómico recesivo
Edad de inicio o aparición: Cualquier edad
Resumen
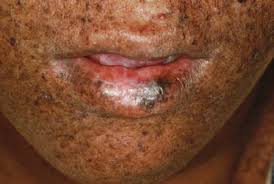
El xeroderma pigmentoso (XP) es una rara genodermatosis caracterizada por una sensibilidad extrema a cambios inducidos por los rayos ultravioleta (UV) en la piel y los ojos, y múltiples cánceres de piel. Se subdivide en ocho grupos de complementación, de acuerdo con el gen afectado: del XPA al XPG, y XP de tipo variante (XPV) (ver estos términos).
Tiene una prevalencia estimada de 1 / 1.000.000 en EE.UU. y Europa, con cifras más elevadas en algunos países (como Japón, África del Norte y Pakistán), especialmente en comunidades con un alto grado de consanguinidad.
La gravedad y edad de aparición de los signos clínicos son muy variables y dependen de la exposición a la luz solar y del grupo de complementación. Un 50% de los individuos afectados presenta desde los primeros meses de vida una acusada sensibilidad al sol que se traduce en quemaduras graves y/o eritema persistente que tardan semanas en resolverse. Otros individuos no presentan ninguna reacción de fotosensibilidad aguda al sol y poco a poco desarrollan efélides en las zonas expuestas a la luz solar. Los pacientes suelen tener una piel seca y lesiones hipo o hiperpigmentadas así como un riesgo aumentado en más de 10.000 veces para desarrollar un cáncer de piel no-melanoma (CPNM), y unas 2.000 superior para padecer un melanoma antes de la edad de 20 años. Los pacientes XPA-XPG suelen desarrollar un cáncer de piel antes de la edad de 20 años, mientras que los pacientes con XP de tipo variante suelen iniciar su desarrollo alrededor de los 20-30 años. Las alteraciones oculares incluyen la queratitis. Son frecuentes: fotofobia, carcinoma de células escamosas y melanoma ocular. Se han descrito alteraciones neurológicas de gravedad variable en aproximadamente un 30% de los casos, incluyendo microcefalia adquirida, disminución o ausencia de reflejos profundos, pérdida auditiva neurosensorial progresiva, espasticidad, ataxia, convulsiones y deterioro cognitivo progresivo.
El XP está causado por mutaciones en 8 genes implicados en la reparación del ADN. Siete de estos genes, de XPA a XPG (ERCC5), están implicados en la reparación por escisión de nucleótidos (NER). XPV o POLH, codifica para la DNA polimerasa eta, que es necesaria para la replicación del ADN con daños inducidos por radiación UV. Su patrón de transmisión es autosómico recesivo.
El diagnóstico se basa en síntomas clínicos y se confirma mediante pruebas celulares de reparación defectuosa del ADN y la hipersensibilidad a la radiación UV. Una UDS reducida y una inducción de la muerte celular por hipersensibilidad a la radiación UV- confirman el diagnóstico de XP. Una UDS normal y sensibilidad específica a los rayos UV en presencia de cafeína confirman el diagnóstico de XP de tipo variante.
El diagnóstico diferencial incluye la tricotiodistrofia, los síndromes de Cockayne, cerebro-óculo-facio-esquelético, de sensibilidad a la radiación UV-, de Rothmund-Thomson y la protoporfiria eritropoyética.
Se ha descrito la posibilidad de establecer un diagnóstico prenatal mediante la medición de la UDS en cultivos de células de vellosidades coriónicas o amniocitos.
Los pacientes deben evitar la exposición al sol. El manejo de estos pacientes debe ser multidisciplinar siendo esencial la revisión periódica de piel y ojos y el tratamiento adecuado de las lesiones cancerosas. Puede asociarse a un déficit de vitamina D por lo que deberían prescribirse suplementos. No existe un tratamiento curativo para el XP pero puede incrementarse la esperanza de vida evitando la exposición al sol y realizando un seguimiento periódico para diagnosticar y tratar los cánceres de piel.
En pacientes que no presentan alteraciones neurológicas asociadas y que realizan una rigurosa protección frente a los rayos UV, el pronóstico suele ser bueno. Los trastornos neurológicos asociados suelen presentar una evolución progresiva, lo que puede resultar en una reducción de la esperanza de vida.
Revisores expertos
- Dr Hiva FASSIHI
Última actualización: Mayo 2011
Fuente: Orphanet (Xeroderma pigmentoso)